Боль в нижней части спины может возникать как у людей пожилого возраста, так и у молодых. Дискомфорт может проявляться из-за патологий позвоночника, почек, ЖКТ, гинекологических проблем со здоровьем и многих других причин, которых существует около сотни. Это наиболее частая жалоба пациентов при обращении в медицинские учреждения.
Почему болит низ спины?
Врачи часто называют болевые ощущения внизу спины люмбалгией, а при точной локализации и отдавании в ногу — люмбоишиалгия. Если поражены поясничные корешки, такой синдром называется радикулопатией.
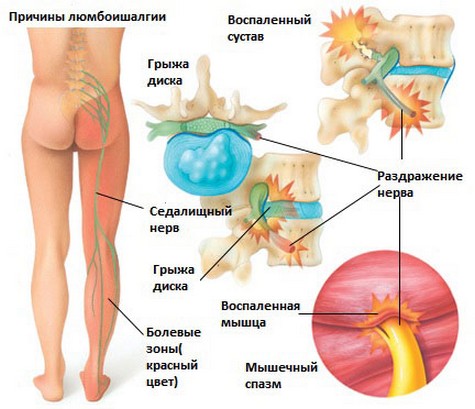
Дискомфорт внизу позвоночника не является отдельным заболеванием, но считается серьезным симптомом большого количества патологий.
Причинами боли внизу спины могут служить следующие факторы:
- Патологии почек (травмы, воспаления, камни). При данных патологиях возникает боль слева или справа от позвоночника.
- Остеохондроз, межпозвонковые грыжи и спондилоартроз. Чаще всего эти болезни проявляются после 40 лет и характерны больше для мужчин, чем для женщин. При этих заболеваниях возникает ноющая боль внизу позвоночника, проявляющаяся даже при наклоне головы, могут неметь нижние конечности и появляться частая усталость.
- Острая форма атипичного аппендицита.
- Болезни ЖКТ (язва двенадцатиперстной кишки или желудка, воспаление поджелудочной железы).
- Гинекологические заболевания (хламидии, гонорея, кандидоз, патологии матки, поликистоз яичников, эндометриоз). Чаще в таких случаях пациентки приходят к врачу с «ноющей» поясницей. Болит низ спины у женщины также и при менструациях.
- Последствия перенесенного инсульта, инфаркта позвоночника, вследствие чего нарушается спинальное кровообращение.
О причинах боли расскажет кандидат медицинских наук Борис Ефремов:
- Кожные заболевания (дерматиты, лишай, гранулемы). Боль при этом жгучая и исходит как бы изнутри кожи.
- Микротравмы мышц спины. В данном случае спазм может отдавать в копчик и появляться спустя некоторое время после повреждения.
- Гормональный дисбаланс.
- Лишний вес. Нижняя часть спины при избыточном весе болит от чрезмерной нагрузки на позвоночный столб.
- Аллергии. В таких случаях возникает тянущая боль внизу спины, которая устраняется медикаментозным методом.
- Туберкулез. Эта патология разрушает отдельные позвонки и вызывает локальный дискомфорт.
- Нарушение баланса регенерации/разрушения костной ткани. Ноющая боль становится интенсивней при смене погоды или нагрузке на позвоночник.
- Болезни суставов в пожилом возрасте.
Это может быть полезно: почему у женщин болит поясница?

- Злокачественные новообразования в позвоночнике. Причины боли в данном случае — метастазы внизу спины.
- Обострения инфекционных болезней (флебит, проктит, дисцит, остеомиелит, заболевания ЛОР-органов).
- Часто боли внизу спины возникают из-за травм позвоночника. При переломах позвонков, ощущается сильная и резкая боль внизу или по бокам от него.
- Болезни роста у детей.
- При беременности. Боль в нижней части спины в этом случае вызвана физиологическими изменениями.
- Неблагоприятная наследственность.
- Вредные привычки (курение, алкоголь, наркотики).
- Повышенные физические нагрузки или частое пребывание в сидячем положении.
Боль справа может свидетельствовать о болезнях почек, предстательной или поджелудочной железы, аневризме аорты, язве желудка и воспалении двенадцатиперстной кишки.
При патологиях яичников, мочевыделительной и пищеварительной системы, болезнях позвоночника болит низ спины слева.
Дискомфорт внизу спины у мужчин чаще возникают по причинам избыточного веса, сидячей работы, длительного пребывания за рулем, частых физических нагрузок, травм или переохлаждения, у женщин вследствие гинекологических заболеваний, частого ношения ребенка на руках или из-за малоподвижного образа жизни.
Какая может быть боль?
Болевой синдром внизу спины привыкли подразделять на два основных вида: первичная и вторичная. Первичная подразумевает спазм, возникший вследствие воспаления смежных структур (корешков и нервов). Вторичная проявляется при следующих проблемах:
- Врожденные патологии.
- Травмы позвоночника.
- Артриты.
- Опухоли.
- Инфекции.
- Метаболические нарушения.
- Заболевания желудка, поджелудочной железы, кишечника, брюшной аорты и мочеполовой системы.
По длительности, боли подразделяют на хроническую (более 12 недель) и острую (до 12 недель).
Врач-реабилитолог Сергей Николаевич Агапкин расскажет подробнее об артрите:
По специфике болевого синдрома на специфичный (угрожающий дальнейшему здоровью и жизни пациента) и неспецифичный (при котором невозможно установить точный диагноз).
По характеру проявления, боль подразделяется на следующие:
- Локальная. Вызвана повреждением тканей и носит постоянный характер.
- Проецируемая. Может быть локализована в одном месте и при этом распространяться по всему пояснично-крестцовому отделу. Возникают при повреждении нервных структур. Разновидности такой боли — корешковая и радикулярная. Имеют простреливающий характер, обычно тупые или ноющие. При движениях, которые затрагивают и раздражают корешки, боль усиливается и становится острой и режущей.
- Отраженная. Возникает при патологиях внутренних органов и локализуется в брюшной полости или области малого таза.
Как сузить круг заболеваний?
Различные причины вызывают разную по характеру боль в нижней части спины. И для того чтобы врач смог поставить диагноз, необходимо уметь описать болевой синдром.
- Ярко выраженный болевой синдром. Возникает внезапно и локализуется в определенной точке. Например, болит спина слева внизу.
- Тянущая боль после неудобного положения или монотонных процессов. Если низ спины болит именно таким образом, то специалист может сузить круг предполагаемых причин возникновения симптома в разы.
- Иррадиирующая боль, которая отдает в ноги и пах. Скорее всего, такой симптом возникает вследствие межпозвонковой грыжи.
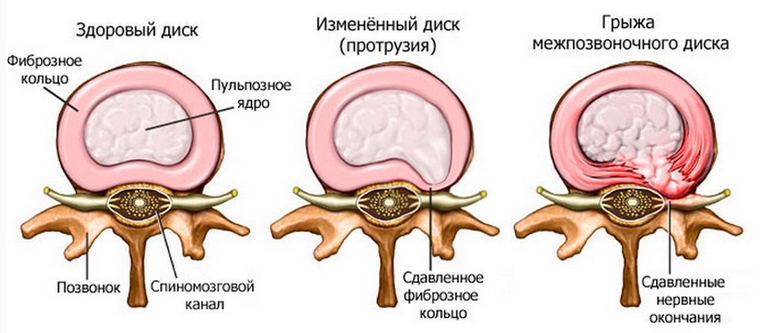
- Острая ноющая боль, локализованная внизу спины также требует внимания врача, но, как правило, не опасна.
- Дискомфорт справа или слева внизу спины, которая не прекращается даже после принятия удобного положения, может свидетельствовать о злокачественном новообразовании.
Даже после определения типа и разновидности синдрома, пациенту не следует заниматься самолечением, которое чаще всего не несет никакой пользы, а только усугубляет ситуацию.
Диагностика
При возникновении спазмов сзади справа, в середине или слева, нужно безотлагательно посетить терапевта.
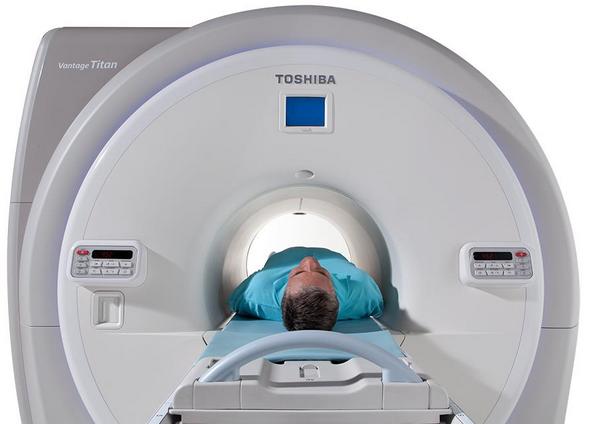
Врач осматривает пациента и при наличии «знаков угрозы» (злокачественная опухоль, потеря массы тела, иммуносупрессия, наркомания, инфекции мочевыводящих путей, неутихающая боль, лихорадка, повторная боль у пожилого пациента, метаболические костные нарушения, прием антикоагулянтов, существенные травмы позвоночника) может назначить следующие исследования:
- общий анализ крови,
- биопсию костного мозга,
- консультацию других специалистов,
- биохимический анализ крови,
- анализы мочи по Нечипоренко, Зимницкому,
- анализ кала, и выделений половых органов,
- рентген позвоночника,
- КТ и МРТ,
- УЗИ внутренних органов,
- эндоскопию кишечника.
Список методов диагностики может расширяться, по мере выявления точного источника появления дискомфорта.
При отсутствии «знаков угрозы» врач назначает больному обезболивающую терапию.
Выявление следующих факторов у пациента свидетельствует о возможном наличии опухолевого заболевания:
- Резкая и необъяснимая потеря веса.
- Консервативное лечение на протяжении месяца не дает положительных результатов.
- Выраженный болевой синдром длится на протяжении более одного месяца.
У молодых людей (до 50 лет) при резкой потере веса, но с улучшениями вследствие консервативного лечения, онкологию можно исключить со 100% вероятностью.
Лечение боли в нижней части спины
Врач назначает лечение пациента исходя из особенностей организма и характера заболевания. Если нижняя часть спины болит из-за позвоночника, то лечением занимается вертебролог, невропатолог или ортопед-травматолог. Врач должен опросить пациента: переносил ли он анестезию бедренной кости, имеется ли лихорадка, насколько подвижен поясничный отдел, какую боль он испытывает.
Лечение дискомфорта в спине всегда проходит комплексно:
- Препараты. Пациенту могут быть назначены нестероидные противовоспалительные препараты (НПВП) — артрозан, нимесил, диклофенак, ибупрофен, миорелаксанты — Мидокалм, Толперил, витамины — витаксон, мильгамма, хондропротекторы — терафлекс, алфлутоп. При наличии инфекции, применяются антибиотики. Цитостатики — метотрексат и гормональные средства — метипред при системных заболеваниях. Для устранения острой боли используют глюкокортикоиды — дипроспан, кеналог, а после избавления от нее применяются различные мази — фастум-гель, диклак). Важно помнить, что все вышеупомянутые препараты и дозы их приема назначаются специалистами.
- Физиотерапия. Благодаря процедурам улучшается кровообращение в тканях спины, и расслабляются мышцы. При спазмах в нижней части позвоночного столба, вызванной проблемами с позвоночником, могут назначаться: электро и фонофорез, лечение лазером, магнитотерапия, волновая терапия, криотерапия, грязевые ванны, занятия в бассейне, рефлексотерапия. Количество сеансов подходящего курса физиотерапии, как и в ситуации с медикаментами, назначает только врач.
- ЛФК, гимнастика. Без регулярных упражнений любая болезнь, вызывающая спазмы внизу спины, будет только прогрессировать. При острой разновидности синдрома, врач первое время рекомендует носить специальный ортопедический корсет и соблюдать постельный режим, но, как только боль немного утихает, разрешаются некоторые упражнения. Первое упражнение выполняется в положении лежа на спине, ноги поочередно сгибаются и разгибаются — 20 раз. Далее, перевернувшись на живот, больной должен поднимать противоположные руку и ногу — 15 раз. Затем следует аккуратно приподняться на четвереньки и выгибать спину поочередно вниз и вверх, задерживаясь в каждом положении на 5 секунд — 10 раз. Медленно поднявшись с округленной спиной, нужно встать в положение ноги на ширине плеч и осуществлять махи ногами — 10 раз на каждую ногу. Далее, при наличии турника или шведской стенки, выполняется вис на руках (30 секунд). Количество повторений приведено приблизительно для новичков. Если они даются с трудом, то нормативы можно уменьшить или, наоборот, увеличить, в случае малой нагрузки. Важно сильно не перегружать позвоночный столб, ведь главная цель таких упражнений — поддержание тонуса мышц.
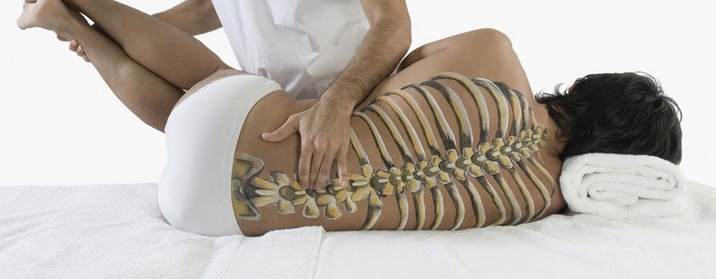
- Массаж и мануальная терапия. Данный метод терапии проводится только после консультации с лечащим врачом. Массаж и мануальная терапия позволяют улучшить кровоток в тканях, снять напряжение с мышц, устранить скованность в движениях и убрать подвывихи суставов.
- Операционный метод. Если ни один из перечисленных методов не подошел, то врачи прибегают к хирургическому вмешательству. После операции пациент должен какое-то время ходить в фиксирующем корсете и проходить курс реабилитации.
- Народная медицина. В зависимости от локализации заболевания, сзади слева или справа, существует множество рецептов компрессов, мазей и настоек, которые можно изготовить в домашних условиях. Чаще всего используют настои корня сельдерея и сухих листьев малины.
Бывают случаи, когда боль настолько сильная, что человек может впасть в болевой шок, тогда врач должен незамедлительно вколоть больному сильное обезболивающее и вызвать скорую помощь.
Профилактика
Чтобы не заработать патологии опорно-двигательного аппарата с болью внизу спины, нужно:
- Соблюдать умеренность в физических нагрузках. Пациенту важно укрепить мышцы брюшного пресса и спины, а не перегружать их.
- При занятиях в тренажерном зале, следует избегать упражнений на беговой дорожке.
- Пройти курс лечебного массажа.

- При малейших симптомах боли в спине, обращаться за консультацией к терапевту.
- В случаях, когда боль возникает при ходьбе или отдает в ногу, следует обращаться к ортопеду.
Боль внизу спины может быть, как временным явлением в результате усталости или перенапряжения мышц и проходит после некоторого пребывания в горизонтальном положении, так и симптомом серьезных заболеваний. Своевременное обращение к врачу может помочь пациенту вовремя начать лечение, и избавиться от мучащего его дискомфорта. А профилактика болевого синдрома избавит от возникновения в будущем столь неприятного симптома.

