Замена хрусталика при катаракте —, радикальный способ восстановления зрительной функции глаз. Как проходит операция, какие анализы следует сдавать при подготовке, какими могут быть осложнения? Узнаем в статье.

Методы хирургии
Методик коррекции зрения несколько:
- ультразвуковая факоэмульсификация,
- лазерная коррекция,
- экстракапсулярная экстракция,
- интракапсулярная экстракция.
Экстракапсулярный метод —, наиболее травматичный. Во время операции рабочую область глаза обрабатывают антисептическими растворами, затем делают разрез величиной до 10 мм. Через разрез удаляют поврежденные структуры хрусталика, очищают полость и вводят искусственный имплант. Затем врач накладывает швы.
Интракапсулярный метод использую редко. Рабочую область обезболивают и обрабатывают антисептиками, делают значительный разрез. С помощью криоэкстрактора вытягивают пораженные ткани хрусталика, взамен которых устанавливают имплант. Затем разрез герметизируют.
При лазерном методе хрусталик разрушают лучом через микроскопический надрез на роговице. Пораженные ткани вытягиваются с помощью трубочек, на их место устанавливают имплант. После проведенных манипуляций разрез герметизируют. Лазерная хирургия используется при повторной катаракте.
Ультразвуковая факоэмульсификация
Среди перечисленных методов самым прогрессивным и безболезненным является ультразвуковая факоэмульсификация. Операция по удалению катаракты с заменой хрусталика проводится бесшовным путем. Катаракта удаляется с помощью лазерного луча —, патологические структуры разрушают, а затем отсасывают. На место удаленной катаракты имплантируют искусственный хрусталик, делая небольшой разрез в глазном яблоке. Разрез заживает самостоятельно через короткое время, так что швы пациенту не накладывают.
Операция проходит быстро, в амбулаторных условиях с применением местной анестезии. Через полчаса пациент выходит из операционной. Зрение восстанавливается уже на следующий день, если нет осложнения после удаления катаракты с заменой хрусталика.
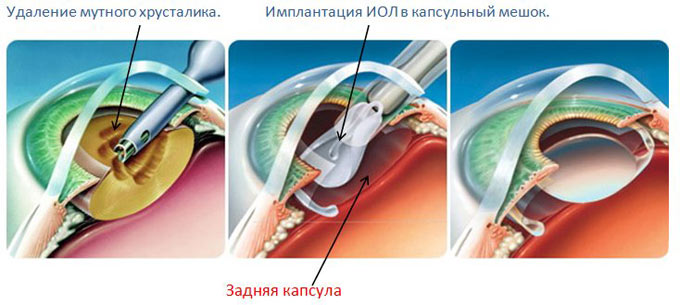
Ход хирургического вмешательства
Чтобы не бояться оперативного вмешательства, нужно заранее знать, что будет происходить в операционной. Сначала пациенту закапают капли для обезболивания либо введут анестетик под нижнее веко. Это местная анестезия, при которой пациент будет осознавать происходящее, но не чувствовать боли.
Больного помещают на кушетку и накрывают стерильными простынями. Рабочая область оперативного вмешательства —, газа —, изолируется стерильной пленкой, веки обрабатываются антисептиками, их фиксируют расширителями для исключения рефлекторного моргания.
Если пациенту ввели анестетик с помощью инъекции под нижнее веко, глаз будет обездвижен. Если местное обезболивание провели с помощью закапывания, хирург попросит не двигать глазным яблоком и направить взгляд вверх перед собой.
После окончания операции на глаз наносят регенерирующий гель и накладывают защитную повязку. После окончания действия анестетиков возможна несильная боль в глазах, которая со временем пройдет. Для устранения болевых ощущений можно применять обезболивающие лекарства.
Преимущества факоэмульсификации:
- операция проходит быстро,
- показана пациентам даже преклонного возраста,
- не требует длительного периода восстановления,
- не требует снятия послеоперационных швов,
- выполняется в амбулаторных условиях,
- использование качественных линз.
Через 3 часа после завершения хирургии пациент может возвращаться домой в сопровождении родственников.
К недостаткам метода относятся ограничения, связанные с тяжестью протекания патологии: операцию проводят только на ранних стадиях развития катаракты, то есть, при первичном проявлении.
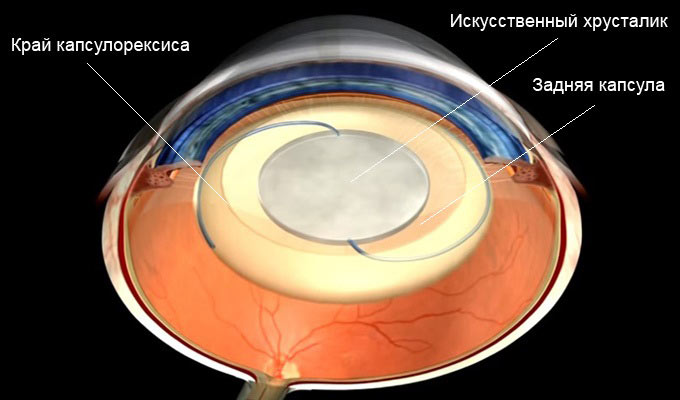
Показания и подготовка
Факоэмульсификация чаще всего показана пожилым пациентам, у которых развивается возрастная дальнозоркость. Однако в группе риска находятся и больные диабетом, и получившие травму глаз пациенты. Также катаракта может появиться как следствие облучения.
Показания к операции:
- размытое нечеткое зрение,
- прогрессирующая миопия,
- возрастная дальнозоркость.
Противопоказания:
- воспалительные образования в глазнице,
- дистрофия сетчатки,
- пленчатая катаракта,
- несоответствующие размеры передней глазной камеры,
- сердечные приступы накануне операции.
Раньше операцию по устранению катаракты проводили лишь при ее полном созревании. Современный метод, наоборот, требует немедленного проведения замены хрусталика при начальной катаракте.
Как подготовиться к операции? Получив направление на факоэмульсификацию, больной должен сдать перечисленные анализы:
- на сахар в крови,
- общий анализ крови,
- характеристика свертываемости крови,
- электрокардиограмма.
Пациент должен пройти осмотр у терапевта и стоматолога, ЛОР-врача и иных специалистов. После сбора анализов пациенту немедленно проводят операцию.
Искусственные хрусталики
Как выбрать хрусталик при катаракте?
Материалы:
- акрил,
- силикон,
- гидрогель.
Выбор материала искусственной линзы зависит от патологии процесса в хрусталике, метода устранения катаракты и опыта хирурга. То есть, врач сам выбирает нужный вариант из подходящего материала.
В Российской Федерации предусмотрена бесплатная помощь пациентам —, фокальная коагуляция с помощью лазера. В случае наличия расширенного страхового полиса предусмотрена бесплатная факоэмульсификация.
Период реабилитации
Это очень важное время, которое поможет не только восстановиться после операции, но и предупредить опасность рецидива —, повторной катаракты.
В течение месяца нельзя:
- есть твердую пищу, пить горячие напитки,
- пить спиртные и газированные напитки,
- мыть голову и купаться под душем до полного заживления надрезов,
- поднимать тяжести более 5 кг,
- париться в сауне,
- спать на боку.
Ограничения после замены хрусталика при катаракте можно легко пережить, главное, быть внимательным.
Рекомендации офтальмолога:
- носить коррекционные очки для защиты,
- явиться на осмотр,
- применять назначенные глазные капли по инструкции.
Нужно избегать чрезмерной нагрузки на глаза —, меньше смотреть телевизор и читать напечатанный мелким шрифтом текст. Очки следует ежедневно промывать с мылом чтобы не занести инфекцию на роговицу глаза.
Запрещено натирать глаза руками, долго находиться в наклонном положении и выходить на улицу при сильном ветре.
Реабилитация после замены хрусталика при катаракте проходит быстро, уже через 30-31 день пациент может отчетливо видеть предметы и обстановку. Однако пациентам с глаукомой и сахарным диабетом сложнее восстановить функциональность зрительных органов, и это значительно ухудшает вероятность удовлетворительного прогноза после хирургии.
Динамика восстановления зрительной функции во многом зависит и от тяжести предшествующей патологии зрительных органов. Во время визитов в кабинет офтальмолога ведется наблюдение за скоростью и качеством восстановления зрения. Если пациент водит машину, врач укажет, когда можно сесть за руль.
Нужно ли носить очки? Удаление катаракты с заменой хрусталика предполагает полное восстановление зрения. В дальнейшем очки могут и не потребоваться.

Три этапа реабилитации
Восстановительный период делится на три этапа, первый из которых длится неделю. В это время пациент может ощущать боль как вокруг глаза, так и в нем самом. Помощь в данной ситуации окажут лекарственные средства, выписанные офтальмологом. С помощью их можно купировать болезненные ощущения и чувствовать себя удовлетворительно. Также в первые дни может сильно отекать веко, поэтому желательно ограничить питьевой режим.
Следующий этап длится с восьмого по тридцатый день после операции. В это время характерна нечеткость зрительных образов при смене дня/ночи, то есть, в сумерках. Не стоит переживать, что начинает развиваться повторная катаракта после замены хрусталика —, адаптация к смене светового режима вскоре закончится.
Осложнения
После любого оперативного вмешательства могут быть осложнения. Это во многом зависит от невнимательного отношения пациента к рекомендациям доктора.
Виды осложнений следующие:
- воспалительные процессы в глазах —, покраснение, боль,
- разрыв капсульной сумки,
- патологии стекловидного тела,
- внутриглазное кровоизлияние,
- попадание инфекции,
- смещение импланта.
В первое время выходить из дома нежелательно, а при выходе на улицу следует надевать защитные очки или повязку. Надрез на роговице заживает только через неделю, поэтому в первые дни после хирургии нужно полностью исключить травмирующие факторы —, прикасаться к глазу, натирать рукой, мыть голову под душем и т. д.
Если пациент ощущает боль в глазах, смотреть телевизор и читать запрещено. Нужно дать глазам время для восстановления и не нагружать чрезмерным напряжением.
Обратите внимание! Полное восстановление функциональности зрительных органов после операции возможно не ранее чем через два или три месяца.
Также к возможным осложнениям относится:
- повторная катаракта,
- развитие глаукомы,
- дистрофия сетчатки,
- отек макулы,
- кровоизлияния,
- выпадение радужки.
Рецидив может появиться, если неправильно выбраны искусственные хрусталики при катаракте. Повторная катаракта после замены хрусталика устраняется лазерной хирургией.
Повышенное внутриглазное давление может появиться при генетической предрасположенности к глаукоме, травмировании глазного яблока либо при неконтролируемой нагрузке на глаза во время реабилитационного периода.
Отслоение сетчатки может быть у больных с сильной близорукостью или сахарным диабетом. В этом случае проводят дополнительную хирургическую коррекцию.
Отек макулы возможен у больных с повышенным внутриглазным давлением и диабетиков. Смещение импланта бывает при некорректной работе хирурга, в этом случае пациента срочно оперируют повторно.
Внутриглазное кровоизлияние может быть по двум причинам —, некорректная установка импланта и большая нагрузка на глаза в реабилитационный период.
Выпадение радужки может быть спровоцировано ходом оперативного вмешательства —, слишком маленький надрез. Данную патологию устраняют хирургическим путем.
Цена
Стоимость замены хрусталика при катаракте зависит от нескольких моментов:
- метода хирургии,
- региона страны,
- вид катаракты,
- страны изготовления линзы,
- стоимости медицинских инструментов,
- опыта хирурга-офтальмолога,
- престижа медицинского заведения.
В среднем от 25 000 до 160 000 за один глаз. Однако это относится к частным клиникам. Можно использовать программу ОМС для решения данного вопроса и вылечить катаракту в бюджетных клиниках.
Послеоперационный период тоже требует вложений. Пациенту необходимо приобретать лекарственные препараты, повязки и иные средства для восстановления функциональности зрения. Это все оплачивается самим пациентом.
Итог
Качество зрения во многом зависит от внимательности пациента к собственному здоровью. Организм человека представляет собой единую систему, в которой все органы взаимосвязаны. Поэтому немаловажным фактором является правильный образ жизни и питание, отсутствие вредных привычек и большой нагрузки на глаза.
В понятие правильного образа жизни входит и своевременная проверка зрения, которая поможет на ранних этапах выявить отклонения. Важно понимать, что лечение любой патологии более эффективно в начале ее формирования. Однако профилактика —, лучше любого лечения, поэтому берегите глаза и свое здоровье «,смолоду»,.

